はじめに
「歩く」ということは日常において、なにげなく当たり前に行われている行為です。しかしその当たり前ゆえに、「歩けなくなったらどうしよう」と考える機会はありません。足を切断し歩行機能を失うということは、身体機能の損失にとどまらず、その人の気力、または命そのものを奪うこともある非常に重大なことなのです。近年、食生活の欧米化による糖尿病患者の増加、透析技術の発展による維持透析患者の増加、長期化などにより、足壊疽による切断患者、そのhigh risk患者は増加傾向にあります。しかしそんな中で、日本は欧米くらべ靴文化定着の歴史が浅いため、足を健康に保つことの重要性や靴が足に与える影響に関する知識は乏しく、糖尿病、透析患者では、靴擦れから容易に壊疽になるという事実は殆ど知られていません。ここではフットケアの重要性を糖尿病患者、透析患者を中心に提言させていただきます。
フットケアとは
フットケアとは何でしょうか?フットケアとはその言葉の通り、足をケアすることです。その内容としてはエステで行われるようなリラクゼーション、美容目的のものから、足病変の治療または救肢を目的とした医療行為まで幅広く行われています。われわれ医療人が行うフットケアはメディカルフットケアと呼ばれています。
ではなぜフットケアが大切なのでしょうか?フットケアを行う意義としては以下の事項があります。
歩行機能をまもる
人間と他の動物との違いに二足歩行ができるか否かが挙げられるように、二足歩行とは人間にのみ与えられた行為です。この行為が失われると、ただ歩けないという機能損失のみならず、行動の制限、活動性の制限、ついには意欲の低下などにつながり、高齢者では死期を早める原因となることもあります。また活動性の低下により糖尿病患者では血糖コントロールを難しくさせ、さまざまな二次的疾患(高血圧、高脂血症など生活習慣病)の原因となり得ます。
足をまもる
足は歩行をつかさどるだけでなく、第二の心臓と呼ばれるように体循環に大きく関与しています。切断術後の患者の生命予後は非切断例と比較し悪いという報告もあり、これには切断術時点での動脈硬化や神経障害のみならず、切断術後の体循環の変化も関与していると思われます。
高齢者などの転倒予防
足変形、爪変形、鶏眼胼胝があると歩行に支障を来たします。とくに高齢者ではうまく歩けないために転倒、骨折、ついには寝たきりとなることも注意が必要です。
足を見ることで全身を把握できる
足は心臓より一番遠いところゆえに動脈硬化、神経障害などの症状が早期に現れます。つまり足を見ることにより、全身の状態も確認でき、さらに病気の早期発見、早期治療にもつながります。
日本における足、靴に対する認識の乏しさへの啓蒙
日本には欧米とちがい、足専門医という医師がいません。そのせいもあるのか、正常、健康な足、靴の選び方などフットケアに関する知識を持つ人がほとんどいません。とくに誤った靴の選択により鶏眼、陥入爪などの足爪病変、外反母趾などの足変形のみならず、変形性膝関節症や腰痛、肩こりなど、さまざまな弊害が生じていることも知られていません。
フットケアの対象
次にフットケアの対象となる患者とは?を考えましょう。広義のフットケアにおける対象は「足に悩みを持つ者すべて」ですが、メディカルフットケアでは「足病変患者、足病変のリスクのある患者すべて」となります。そのなかでも特に問題となるのは糖尿病性患者透析患者PAD(末梢血流障害)患者RA、PNなどの膠原病患者外傷性足変形などで、その中で頻度の高いものとして糖尿病、透析患者が挙げられます。
糖尿病患者
非外傷性下肢切断患者の約40~70%は糖尿病患者で、また糖尿病患者の4~10%に足潰瘍が合併すると言われています。そのため糖尿病患者へのフットケアは足切断予防に重要です。糖尿病患者の足病変には大血管障害による動脈硬化、細小血管障害による神経障害が関与しています。とくに神経障害による知覚痛覚脱失が足病変の重篤化の要素として重要です。典型的な病歴は以下のようなものです。
『まず爪を切る際の深爪や靴擦れといった日常生活でよく見られる足病変が生じます。健常人であれば痛みによってこれに気づき、早期加療、治癒となりますが、足病変患者は痛覚が減弱、脱失しているためこれに気づかず放置してしまい、その結果感染を合併、膿瘍、潰瘍形成となります。さらに動脈硬化やAV shunt(自律神経障害が原因)による血流障害、免疫力低下、などの要素が加わり、容易に壊疽となってしまうのです。』
また糖尿病患者では網膜症による視力障害で、安全に爪を切ることができない方が多く、さらに神経障害によるさまざまな足変形は陥入爪、鶏眼、胼胝、靴擦れの原因となり足病変のリスクを高めます。
透析患者
近年維持透析患者の増加、長期化により透析患者の足切断例も増加傾向です。透析患者の問題点としては維持透析による動脈硬化腎性貧血免疫力の低下尿毒症、アミロイド沈着(足根管症候群)による痛覚感覚障害などがあり、とくに透析患者における動脈硬化は粥状硬化のみならず、メンケベルグ型中膜石灰化硬化を合併するため、より高度の動脈硬化を来たします。そのため容易に足壊死を来たし易いのです。非糖尿病性透析患者の足切断のリスクは健常人の82.6倍、糖尿病性透析患者では481.4倍という報告例もあります。
| 一般人口 | 糖尿病患者 | 非糖尿病透析患者 | 糖尿病透析患者 | |
| 発生率 | 0.086 | 0.14 | 7.1 | 41.4 |
| 一般人口との比較 | 1 | 1.63 | 82.6 | 481.4 |
当院におけるフットケアマネージメント
実際の医療現場で行われているメディカルフットケアとはどのようなものでしょうか?以下にその内容を記載します。メディカルフットケアは大きく分けて予防的フットケアと治療的フットケアに分かれます。
予防的フットケアの内容としては
- 足病変、足壊疽のリスクの高い患者の抽出
- 足病変、足壊疽の原因となりえる鶏眼、胼胝、白癬などの早期加療
- リスクとなる血行障害、神経障害への予防的薬物療法(経口投与を中心として)
- 患者教育
治療的フットケアの内容としては
- 創傷治癒理論に乗っ取った足病変への治療(保存的加療、植皮、皮弁による再建を含め)
- 血流、神経障害への治療(経静脈的薬物療法、LDLアフェレシス、神経減圧術など)
- 血行再建(PTA、Bypassなど)
- 切断術、義肢作成
が挙げられます。
これ以外には、重症例、切断術後の患者を対象とした緩和ケア的要素を含めたフットケアもあります。
では当院におけるフットケアマネージメントについて説明しましょう。当院では靴の適合、足変形、荷重歩行の異常足病変、スキンケア血流障害神経障害にわけてアプローチを行っています。
靴の適合、足変形、荷重歩行の異常
日本における靴文化の始まりは太平洋戦争以後と遅く、また欧米のようにpodiatrist(足専門医)が不在なこともあり靴の選び方、靴の履き方を知る人は殆どいません。パンプス、ハイヒールなどの異常荷重、足変形の原因となる靴をTPOを考えず、どこに行くにも履いている女性達(履いてはいけないと言っているのではないことをご了承していただきたい)、そしてそのリスクを知りながらも消費者に伝えることなく販売し続ける靴業者など、日本の靴文化はかなりお粗末です。足の形に適応していない靴は胼胝、鶏眼、靴擦れのみならず、陥入爪や開帳足、外反母趾などの原因となります。さらに進行すれば足関節内外反を、またそれを代償するためO脚、X脚、変形膝関節症、腰痛、肩こりなど、さまざまな症状が起こってきます。足は歩行するときに唯一地面と接し、全体重をささえる部位であり、その重要な部位でゆがみが生じれば、全身がゆがんでいくのは当たり前とも言えます。
また糖尿病の患者では神経障害により骨格筋の萎縮が起こり、開張足、hammer toe(ハンマー趾)、claw toe(かぎ爪趾)などさまざまな足変形を来たします。この足変形、そして二次的に起こる異常荷重により靴擦れ、鶏眼などが容易に形成され、壊疽の原因となっています。
診察は患者が診察室に入ってきた時点から始めます。歩き方、杖を使っているかなどをチェックし、靴の状態(どんな靴を履いているか、へたりはないか、靴ひもはきちんとしめているか、靴の中敷に異常荷重によるしみ、くぼみはないか)、靴の履き方脱ぎ方、足変形はあるかどうか、足関節の内外反はないかなど確認します。足変形、異常荷重の確認にはフットプリントを使用しています。フットプリントは足変形、異常荷重を視覚的に捕えることができ、患者教育にも非常に有用です。
軽度の足変形や異常荷重を認めたものには靴、中敷の調整を、リウマチや外傷後変形、charcot関節などの高度変形の患者には装具の作成を行い足病変の予防を行っています。
足病変、スキンケア
足病変、スキンケアといってもその種類はさまざまであり、その内容を以下に示します。
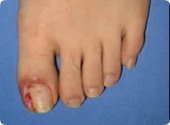
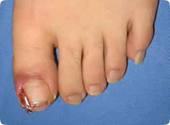
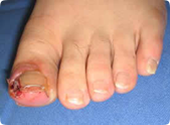
- 陥入爪、巻き爪
前述のごとく、足に合わない靴、深爪、外反母趾などにより起こります。陥入が持続すると炎症、二次感染を伴い趾の壊疽の原因となります。現在主流の部分抜爪+爪郭形成は長期予後では再発率が高いといわれているため、当院では再発の少ないtube sprint法+wire法を施行しています。また再発予防に靴や中敷の指導、調整も行っています。
 |
 |
 |
- 足、爪白鮮
足、爪白癬の患者は細菌感染を伴いやすく、靴擦れや潰瘍で容易に二次感染を起こします。そのため、内服療法、軟膏療法、生活指導(スリッパや風呂場のマットからの真菌検出率は高率で、温泉場やサウナのマットからは100%検出するという報告例もある)を行い早期治療に努めています。
- 鶏眼、胼胝
鶏眼や胼胝は異常荷重で起こる刺激から体組織を防御しようと皮膚が硬化する、一種の防御機能です。しかし鶏眼や胼胝とその下にある軟部組織との硬さに大きな差があるため、その間にずれが生じ膿瘍などが形成され易くなります。治療としては、かみそり、コーンカッターで削る方法や、スピール膏、お灸など、さまざま行われていますが、足病変のリスクのある患者は自己処置ではなく定期的に医療従事者が処置するのが良いと思います。いい加減な処置が原因で潰瘍形成、壊疽が起きているケースも少なくないからです。また鶏眼、胼胝の原因である異常荷重への対策も必須であり、中敷、足底板の作成が重要です。
- 水疱、潰瘍(感染をともなわない)
水疱とは皮膚の比較的浅い層で炎症やずれが生じ皮膚の間に滲出液がたまった状態です。治療法において水疱を破る、破らないでさまざまな意見がありますが、当院では水疱内容を18Gなどで圧出、残存した水疱蓋をbiological dressingとして利用しています。しかし水疱蓋の中に感染兆候を認めた場合は、速やかにこれを除去し洗浄、抗菌外用薬に変更します。感染が沈静化した後、びらんが残存している場合にはハイドロコロイドなどの創傷被覆剤を使用します。これに対し、潰瘍とは皮膚の全層欠損です。潰瘍の治癒機転には肉芽の形成、上皮の誘導が必要であり、これに対応した軟膏、創傷被覆剤を使用して改善を図ります。しかしながら糖尿病や透析患者の潰瘍は血流障害、神経障害などにより正常な創傷治癒機転が働かないため難治性潰瘍になりやすく、治療に難渋するケースが多々あります。これに対して当院ではTIME conceptに基づき、薬剤、創傷被覆剤、持続陰圧療法などによるwound bed preparationを行って加療しています。また広範囲、骨露出を伴う潰瘍に対しては植皮術人工真皮+植皮術皮弁術を症例にあわせ選択しています。
- 感染を伴った病変へのデブリドメン
感染を伴った病変への充分なデブリドメンは足温存へ重要な位置を占めます。糖尿病足病変は【1】血流障害性足病変【2】神経障害性足病変【3】混合性足病変に分類されますが、臨床的には【1】は殆どなく、【2】神経障害性か【3】混合性足病変です。このなかで混合性足病変のデブリドメンが問題となります。デブリドメンは一般的に皮膚発赤部、壊死部を目安にその範囲を決定するのですが、混合性足病変ではこの方法だと、術後数日~数週間して感染、壊死の再燃を多く認めます。これは深部感染残存のためで、デブリドメン不足が原因です。人間の解剖上、皮膚は虚血に強いのですが、骨軟部組織は虚血に弱く容易に壊死にいたります(この概念は褥瘡のdeep tissue injuryであてはまります)。また糖尿病患者ではこれにAVshuntも合併しているため、虚血に強いといわれている皮膚でも血流障害が著明です。また術後抗生剤も血流不足のために局所に届かず、充分な効果が得られません。このような理由で皮膚変化による切除範囲の決定は不十分であり、可能であれば術前にAngio CTなどにより血流状態、MRIなどで骨、軟部組織変化を確認することを当院では推奨しています。デブリドメンには趾切断が必要な場合がほとんどですので、歩行機能を考慮して切除範囲を決定しなければなりません。再手術を要すれば切除範囲はどんどん拡大するため、デブリドメンの回数は最低限、可能なら1回にするべきと考えています。また術中に必ず深部組織を採取し細菌培養に提出、この結果をもとに抗生剤を選択、変更しています。
- スキンケア
糖尿病や透析患者は自律神経障害や除水の影響で常にドライスキンです。ドライスキンは皮膚が本来持ち合わせているバリア機能を低下させるため二次感染を伴いやすくなります。また糖尿病や透析患者に特有のさまざまな皮膚疾患、皮膚掻痒症による掻破痕なども問題となります。これらに対し適切な保湿剤、ステロイド軟膏の使用、抗ヒスタミン剤内服などは重要です。特に皮膚掻痒症には現在有用な治療法がないため、開発中のオピオイド系止痒剤の早期臨床化が待たれます。
血流障害
糖尿病患者、透析患者では前述したように動脈硬化の合併を多く認めます。とくに維持透析患者では、透析により進行していく動脈硬化を完全に予防する手段は現段階ではないために、その経時的変化の把握は非常に重要です。当院では初診時、大腿動脈、膝窩動脈、後脛骨動脈、足背動脈の触診、後述する神経障害が原因のAVシャントの確認とともに、ABPI、PWVをルーチンに施行しています。これら診察、検査で明らかな異常所見を認めた場合はMRangio、angioCTを追加しています。以上までを予防的検査として糖尿病患者では1回/1~2年、透析患者では1回/半年~1年間隔で行っています。血行再建不要例は薬物療法にて経過観察を行います。薬物療法は血糖のコントロール、透析患者ではCa・P代謝の是正は言うまでもありませんが、それ以外としてTASCIIにしたがってシロスタゾール内服を中心に、抗凝固剤、抗血小板剤を使用しています。透析患者では予防的LDLアフェレシスを行う場合もあります。さらに日本糖尿病学会、日本動脈硬化学会合同委員会により作成された動脈硬化診療ガイドラインに乗っ取り、高脂血症、高血圧などへの指導もおこなっています。
- 糖尿病の動脈硬化診療ガイドライン
| 高血糖の是正 | HbA1cの正常化:5.8%以下を目指し、6.5%を上限とする |
| 高脂血症の是正 |
|
| 高血圧の正常化 | 130/85mmHg未満を目標とする |
| 肥満の解消 | BMI25kg/㎡未満になるように努め、BMI22kg/㎡を目標とする |
| 禁 煙 |
上記検査にて明らかに血行再建が必要な症例では血管造影にて病変を確認後、PTA、bypassを行っています。PTAは比較的低侵襲であるため膝上病変には第1選択としています。しかし糖尿病、透析患者では下腿3枝に多発分節型に動脈硬化を来たすためdistal bypassを必要とすることも多く、当院では外科医師と連携して加療を行っています。
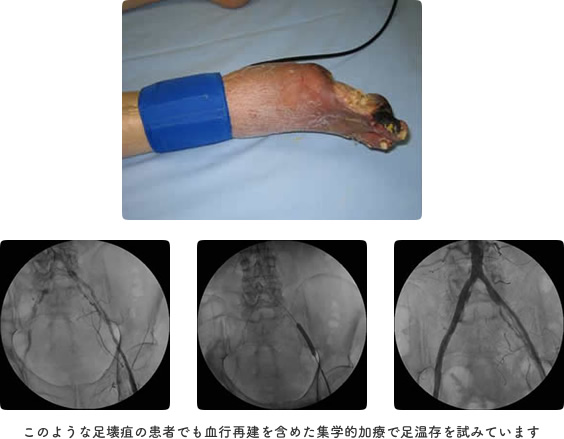
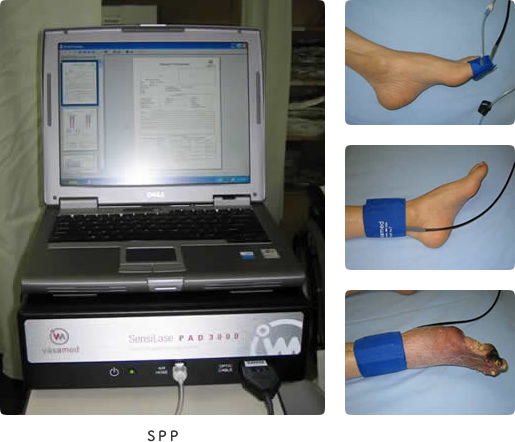
歩行機能温存のためには踵温存が必須です。しなしながら当院での現行の予防的検査では足関節までしか血行動態の把握ができないため不十分と思われます。そのため今後、vascular laboratoryを立ち上げ、SPPやTBPIなどを導入し、より末梢(趾)の血行動態の把握を行いたいと考えております。
神経障害は進行すると回復困難となるため、初期の診断、治療開始が非常に重要です。アキレス腱反射、128Hz音叉による振動覚の検査は早期診断に有用とされており、当院では「糖尿病神経障害を考える会」が提唱している簡易診断基準にもとづいて診察を行っています。
- 糖尿病神経障害の簡易診断基準(糖尿病神経障害を考える会)
| 必須項目 |
|
| 条件項目* |
|
| 注意事項 |
|
*3項目のうち2項目以上を満たす場合神経障害とする

またsemmes-weinstein monofilament testも施行しています。このテストは患者に神経障害を合併していることを指導するのに有用です。また神経伝達速度を経時的に計測し、治療効果判定としています。治療としてはエパルレスタット、PGE1製剤、抗酸化剤、メキシレチン内服を行っています。特にエパルレスタットは3年間の継続使用後の有用性が報告されており、当院では治療の中心として使用しています。さらにentrapment neuropathyの患者には手術療法(伸筋支帯開放術)も試みています。
切断術
最後に現在まで安易に行なわれてきた切断術について述べます。壊疽の治療といえば切断術を施行し、その後義肢作成、リハビリ、早期社会復帰を目指す、というケースが一般的でした。しかし、近年この治療法にはさまざまな問題点があることがわかってきました。その問題点としては以下のものがあります。
大切断(BK、AK切断)術後患者の義肢装着率は50%程度に過ぎないこと
つまり大切断術後に車椅子生活になる可能性が高いということです。車椅子生活によるADLの低下は、行動の制限や全身筋力の低下のみならず、生きる意欲の低下にもつながり、高齢者では寝たきり、死亡の一因となり得ます。また透析患者では維持透析通院の負担が大きくなり、本人のみならず家族の負担をも増やすこととなります。
義肢装着後に、反対側の足に病変が出現しやすいこと
義肢には感覚がないため、歩行により健側の足に人間本来の動きとは異なった荷重、負担がかかりやすく、その結果足病変、壊疽となりやすいのです。両側足切断患者のADLの低下は著しく、また両側義肢の方が歩行可能となることは少なく、ほぼ車椅子生活となります。
大切断術後の5年生存率が悪いこと
糖尿病患者で40%程度、透析患者で30%程度という報告例もあり、これは消化器癌の5年生存率より悪い生存率です。
このように安易な切断はもう過去の治療です。足病変の治療の目標は歩行機能の温存、つまり踵の温存です。そのためには、早期診断、早期からの予防的加療、そして患者への啓蒙活動、つまりフットケアの充実が重要であると当院では考えています。
おわりに
当院で行っているフットケアマネージメントについて述べさせていただきました。糖尿病や維持透析患者の増加により足病変、壊疽患者は今後増大傾向にあると思われます。そんな中で、フットケアの充実により足病変、壊疽そしてそれによる切断患者を一人でも減らしていければと考えています。